Inngang til Pingvinhotellet ved UNN Tromsø er gjennom sykehusets hovedinngang i A6. Du kan henvende deg i hotellets resepsjon når du kommer. Der er det alltid noen som tar imot deg. Hotellet er døgnåpent.
Barselhotellet er en del av Pingvinhotellet. Rommene har stellebord med utstyr. Barselhotellet har jordmødre tilgjengelig for økt trygghet for den nye familien.
Det er TV og tilgjengelig Internett på alle hotellrom.
Måltider
Frokost er inkludert i rompris. Lunsj, middag og kveldsmat er til salgs i hotellets restaurant i henhold til gjeldende åpningstider for deg som ikke har alle måltider inkludert.
Frokost:
Mandag – fredag kl. 06:30 - 10.00
Lørdag – søndag kl. 07:30 - 10:30
Middag:
Mandag – torsdag kl. 14:00 – 16:30
Fredag (ingen middag), tapas kl. 11:00 – 14:00
Lørdag – søndag kl. 14:00 – 16:00
Kveldsmat:
Mandag – torsdag kl. 18:00 - 19:30
Fredag kl. 17:00 – 19:30
Lørdag – søndag kl. 18:00 – 19:30
Med forbehold om endringer i åpningstidene ved ferier og røde dager. Se oppslag i restaurant for gjeldende åpningstider.
Det finnes også et enklere mattilbud til salgs i hotellets resepsjon hele døgnet.
Narvesen har kiosk like ved resepsjonen.
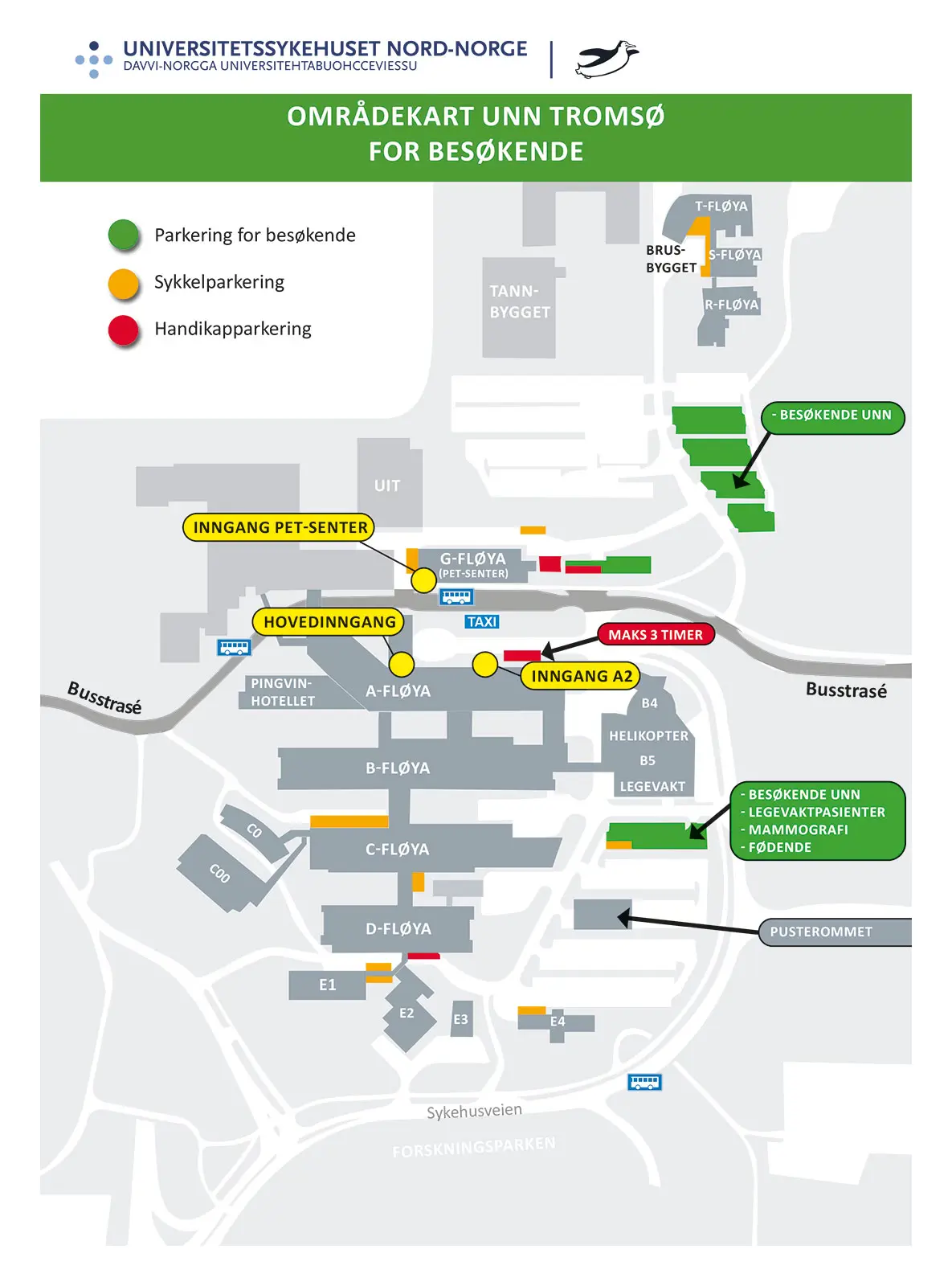
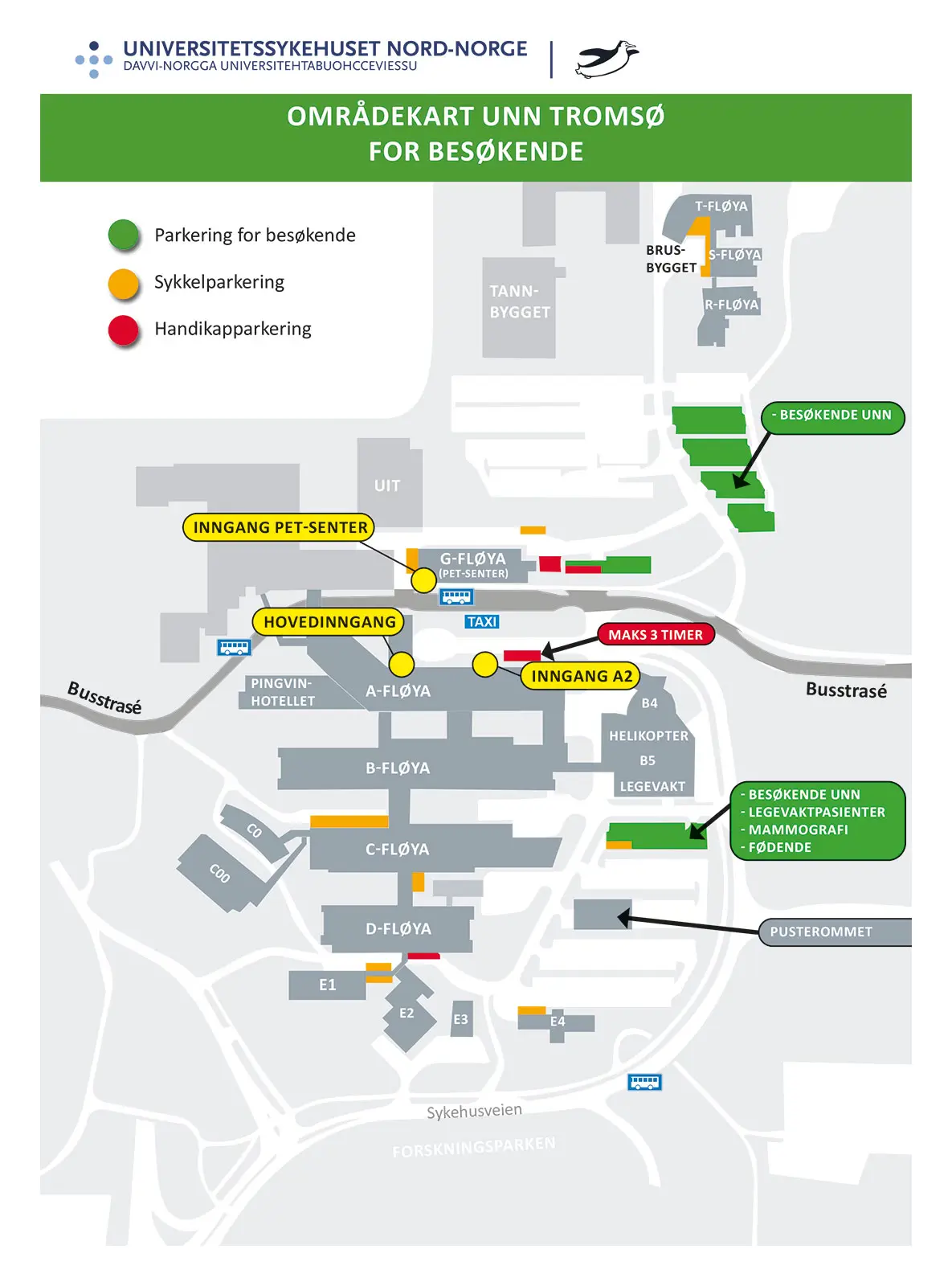
Parkering
Parkeringsplasser mot avgiftsbetaling på oppmerkede områder utenfor sykehuset. Vi har få parkeringsplasser tilgjengelig og oppfordrer de som kan om å bruke kollektivtransport. Bussrute 20 går fra Tromsø sentrum til UNN og turen tar 10-15 minutter.
Priser ved Pingvinhotellet, Tromsø
- Innlagte pasienter i Tromsø
- Betaler ikke for opphold på hotellet
- Alle måltider inkludert
- Rommet må bestilles skriftlig fra avdelingen pasienten tilhører
- Ledsagere/foresatte til barn under 18 år som er innlagt
- Betaler ikke for opphold på hotellet
- Alle måltider inkludert
- Rommet må bestilles skriftlig fra avdelingen pasienten tilhører
- Strålepasienter - Langtidsboende (over 5 døgn)
- Pasienten betaler ikke selv for overnatting inklusive frokost
- Rommet må bestilles skriftlig fra den avdelingen som behandler pasienten
- Polikliniske pasienter og dagpasienter
- Betaling direkte til pasienthotellet
- Rommet bestilles via pasienthotellets felles booking
- Refusjon etter gjeldende satser fra Pasientreiser
- Pårørende og andre
- Ta kontakt på e-post pingvinhotellet@unn.no for bestilling av rom og prisinformasjon.
- Ingen refusjon fra Pasientreiser
Kontakt
Besøksadresse:
Hansine Hansensvei 61
9019 Tromsø
Kart
Telefon:
777 55 100 (hele døgnet)
Booking
Bestilling av rom gjør du gjennom pasienthotellets felles bestillingssystem: booking.pingvinhotellet@unn.no