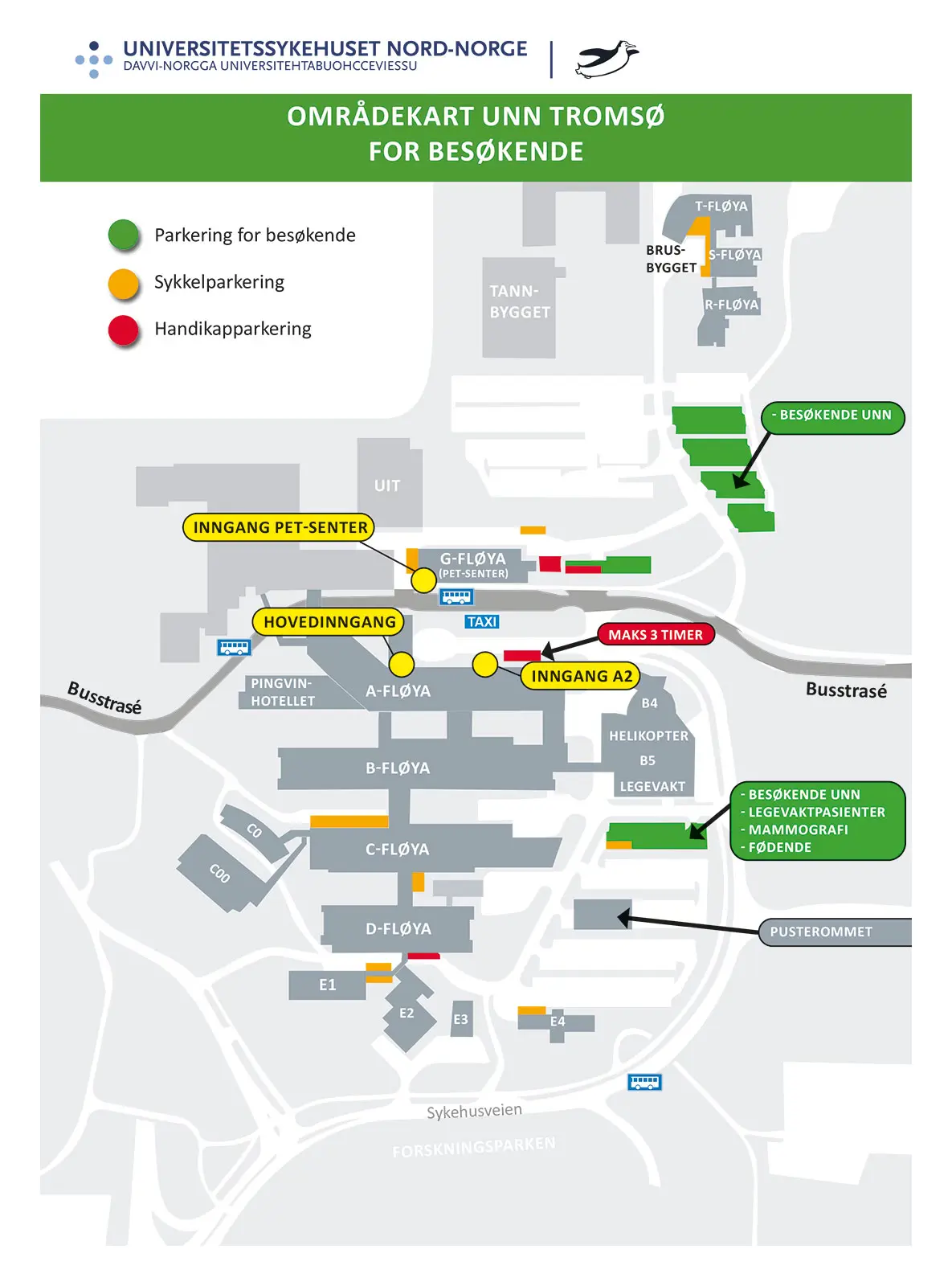
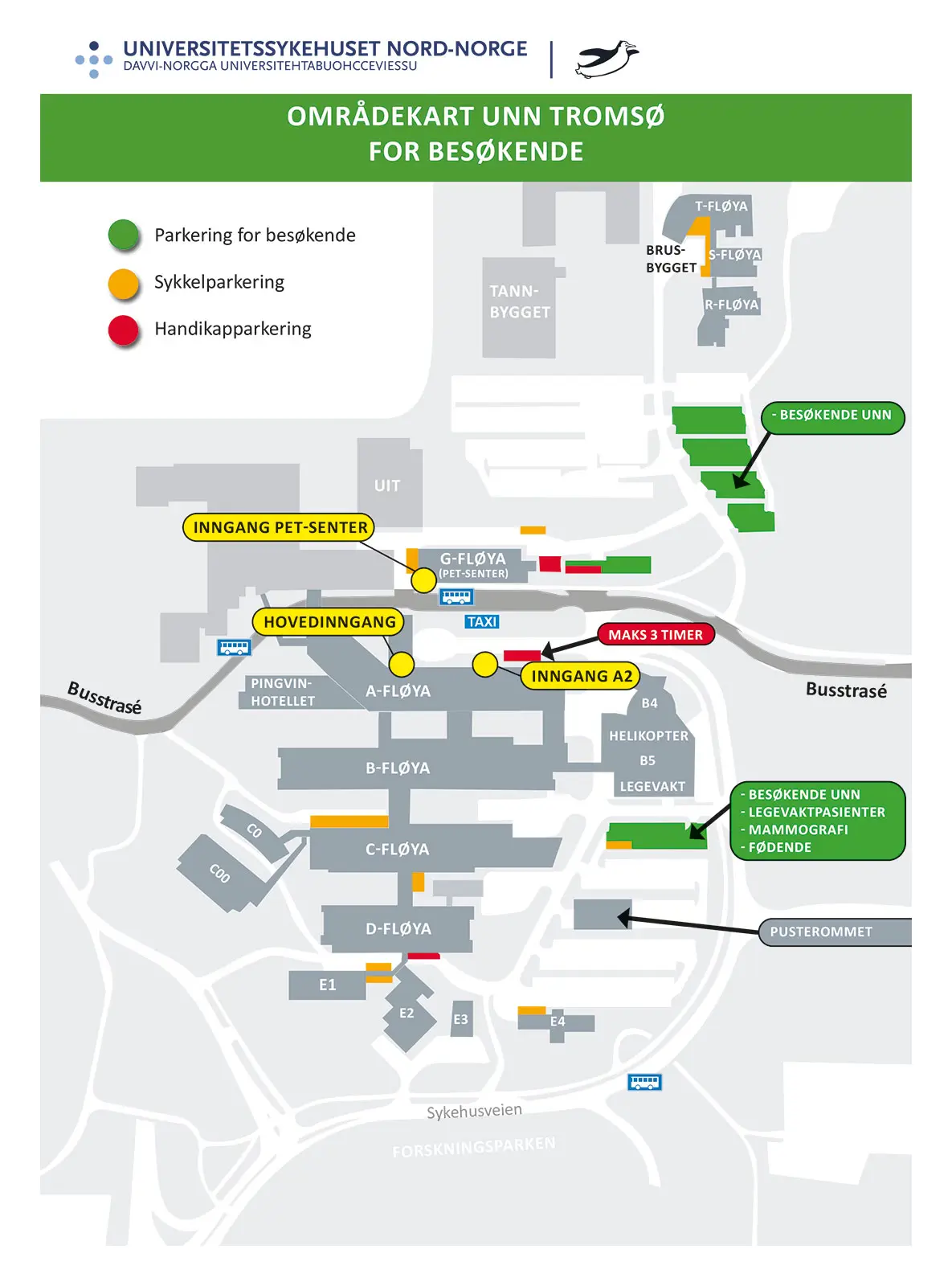
Utredning av muskelsykdom blir gjort av en nevrolog eller en barnelege. Konsultasjonen vil inneholde en samtale og en klinisk undersøkelse. Under samtalen er spesialisten interessert i å vite noe om:
- Når symptomene startet, utbredelse og utvikling av sykdommen, og hvilket funksjonsnivå du har.
- Din familiehistorie og sosiale forhold.
- Andre sykdommer du har, og eventuelle medikamenter du bruker.
Ved den kliniske undersøkelsen vil det bli gjort følgende undersøkelser:
- Testing av din muskelkraft, reflekser, koordinasjon, hudfølelse og gangfunksjon.
- Spesifikk vurdering av muskulatur, sener og skjelett med tanke på muskelsykdom.
Undersøkelser og prøver
Blodprøver
Ved utredning av muskelsykdommer er creatin kinase (CK) en viktig blodprøve. Dette er et enzym fra muskulaturen som frigis i blodet når muskulaturen brytes ned. Sykdommen gir ofte betydelig økt verdi av CK, men den kan ved noen få undergrupper også være kun lett økt eller normal. Det kan også være aktuelt å ta andre blodprøver for å utelukke andre årsaker til muskelsykdommen.
MR-undersøkelser og elektromyografi (EMG)
Disse undersøkelsene vil vise forandringer som er vanlig for muskelsykdom. EMG er en spesialundersøkelse hvor forandringer i den normale elektrofysiologiske aktiviteten i muskulaturen blir registrert. Ut fra en slik undersøkelse kan vi som regel skille mellom:
- sykdommer i muskelfibrene (myopatiske muskelsykdommer)
- sykdommer i de motoriske nervene (nevrogene muskelsykdommer).
Muskelbiopsi (vevsprøve fra musklene)
Ved å ta ut litt muskelvev og undersøke dette ved ulike lysmikroskopiske og elektronmikroskopiske metoder kan man få meget verdifulle data. Dette gjør at en kan klassifisere muskelsykdommen innenfor de ulike gruppene. Slik vevsprøve kan vise funn som muskeldystrofi, og spesifikke undergrupper kan mistenkes ut fra spesialundersøkelser.
Genetisk test
En genetisk test er nødvendig for å avgjøre nøyaktig hvilket gen som er involvert og hvordan sykdommen arves. I dag vil de fleste med denne typen sykdommer kunne få stilt en presis genetisk diagnose. Utredningen kan imidlertid i mange tilfeller være kompleks og krever et nært og godt samarbeid mellom klinikere, genetikere og laboratoriemedisinske fagfolk. I noen få tilfeller kjenner vi ikke den genetiske årsaken. Da stilles diagnosen på bakgrunn av kliniske funn og forandringer i som fremkommer ved muskelbiopsi.